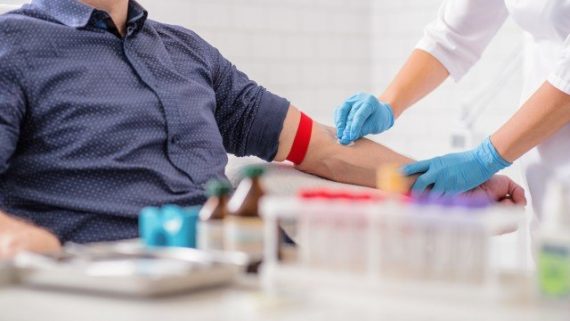
Preparazione al Breath Test Helicobacter pylori : poche indicazioni ma importanti
L’esecuzione efficace di questo esame richiede queste poche raccomandazioni.
La sera prima del test si consiglia di consumare un pasto leggero.
Il giorno dell’esame è necessario essere a digiuno da almeno 8 ore ed evitare di fumare.
Per non influenzare i risultati del Test per l’Helicobacter pylori è necessario aver terminato da almeno 4 settimane l’assunzione di:
– farmaci antibiotici
– inibitori della secrezione acida (vedi lista)
E da almeno 4-5 giorni l’uso di antiacidi:
– Acido alginico (Gaviscon)
– Alluminio idrossido e magnesio idrossido (Maalox)
– Magaldrato (Riopan).
Non vi è ragione di ritenere che l’esecuzione del test possa essere dannosa durante la gravidanza e l’allattamento.
Si consiglia di seguire scrupolosamente tutte le indicazioni sopra riportate.
Esecuzione della prova funzionale
=> Il paziente deve soffiare, attraverso una cannuccia, all’interno di una provetta prima dell’assunzione dell’UREA
=> Successivamente deve bere la soluzione di 13C-UREA diluita in un bicchiere d’acqua
=> Dopo 30 minuti deve soffiare come in precedenza
Durante tutto il periodo di esecuzione del test, il paziente dovrà aspettare presso il laboratorio senza fumare, bere e mangiare.
Principio del test e valutazione dei risultati
Il Breath test è un test rapido, non invasivo e sensibile prescritto per valutare la presenza dell’Helicobacter pylori nella mucosa gastrica.
Se l’enzima ureasi prodotto dal batterio è presente, catalizza l’idrolisi (scissione) dell’urea in ammoniaca ed anidride carbonica (CO2). La CO2 prodotta, passa nel circolo sanguigno e viene poi eliminata dai polmoni. L’urea somministrata al paziente presenta l’atomo di carbonio marcato 13 (isotopo innocuo), pertanto in caso di infezione da Helycobacter verrà rilasciata anidride carbonica marcata (13CO2). Il 13C è quantificabile ed indicativo di infezione in corso.
| LISTA FARMACI GASTROPROTETTORI | |
|---|---|
| ANTRA (Omeprazolo) | PANTORC (Pantoprazolo) |
| AXAGON ( Esomeprazolo) | PARIET (Rabeprazolo) |
| BIOMAG (Cimetidina) | PEPTAZOL (Pantoprazolo) |
| BRUMETIDINA (Cimetidina) | RANIBEN (Ranitidina) |
| CITIMID (Cimetidina) | RANIBLOC (Ranitidina) |
| CRONIZAT (Nizatidina) | RANIDIL (Ranitidina) |
| DINA (Cimetidina) | RANIDIZ (Ranitidina) |
| EURECEPTOR (Cimetidina) | STOMET (Cimetidina) |
| FAMODIL (Famotidina) | TAGAMET (Cimetidina) |
| GASTRIDIN (Famotidina) | TEMIC (Cimetidina) |
| LANSOX (Lansoprazolo) | ULCEDIN (Cimetidina) |
| LEBLON (Pirenzepina) | ULCESTOP (Cloridrato di Cimetidina) |
| LIMPIDEX (Lansoprazolo) | ULCEX (Ranitidina) |
| LOSEC (Omeprazolo) | ULCODINA (Cimetidina) |
| MEPRAL (Omeprazolo) | ULCOMEDINA (Cimetidina) |
| NIZAX (Nizatidina) | ULIS (Cimetidina) |
| NOTUL (Cloridrato di Cimetidina) | ZANIZAL (Nizatidina) |
| OMEPRAZEN (Omeprazolo) | ZANTAC (Ranitidina) |
| PANTECTA (Pantoprazolo) | ZOTON (Lansoprazolo) |
| PANTOPAN (Pantoprazolo) | |
Linee guida da seguire alla vigilia di un prelievo:
DIGIUNO, perché prima del prelievo?
Prima del prelievo viene spesso consigliato di osservare il digiuno, che consiste nell’evitare di assumere cibo o bevande (ad eccezione dell’acqua) per un periodo di almeno 8-10 ore . Il motivo è semplice: a seguito dell’ingestione, gli alimenti e le sostanze complesse vengono scomposte in componenti più elementari, che sono assorbite e riversate poi nel circolo sanguigno. Alcuni di questi elementi potrebbero interferire con l’esito di determinati esami del sangue.
Il digiuno diventa infatti obbligatorio nel caso in cui, tra gli esami da eseguire, rientrassero:
C-Peptide, Colesterolo, Glicemia, Insulina, Trigliceridi, Elettroliti, Calcitonina, Sideremia ed alcuni Test dinamici (come la curva glicemica).
Il digiuno non è strettamente necessario (si può cioè consumare una colazione leggera circa 2 ore prima del prelievo) per gli esami di infettivologia (epatite A, B, C, D, HIV, toxo‐test, citomegalovirus, rosolia, herpes virus, monotest, varicella), per alcuni esami ormonali (progesterone, testosterone, FSH, LH, estradiolo, beta‐HCG) e per i marcatori tumorali (PSA, CEA, Alfa‐fetoproteina, CA 19‐9, CA 15‐3, CA 125).
Cosa fare e non fare durante il DIGIUNO
- Durante il digiuno è consentito bere acqua
- Si dovrebbe invece evitare di fumare e bere alcolici per tutta la durata del digiuno. Tale astensione diventa di 24 ore se tra gli esami da eseguire rientra anche il test γ-GT o GGT (Gamma-glutamil Transferasi)
- Il pasto che precede il digiuno deve essere simile a quello abituale (dieta equilibrata), evitando quindi eccessi o restrizioni
ATTIVITA’ FISICA
L’attività fisica svolta i giorni precedenti dovrebbe essere normale evitando eccessi o particolari sforzi fisici.
FARMACI
Prima dell’esame si consiglia di non assumere farmaci che possano interferire con le determinazioni diagnostiche.
E’ tuttavia opportuno informare sempre il proprio Medico o il Personale Sanitario dell’assunzione di particolari farmaci o per chiarire ulteriori dubbi al momento del prelievo.
ALTRI ESAMI:
Per alcuni esami (come il Breath Test al lattosio, oppure il Breath Test Helicobacter pylori) potrebbe essere necessario seguire delle indicazioni dietetiche specifiche.
Parlane sempre con il tuo Medico o segui le indicazioni del Personale Sanitario dei nostri laboratori.
Cerca il Laboratorio più vicino a te Dove siamo o contattaci qui sul sito.
Ricerca CRIOGLOBULINE
Prima del prelievo il paziente deve seguire la sua dieta abituale, ovvero quella raccomandata dal medico. E’ consigliabile astenersi dal fumo, dal caffè e dall’esercizio fisico, nelle ore precedenti il prelievo venoso. Osservare un digiuno di almeno 10-12 ore.
Raccoglieremo il campione con una siringa e una provetta per sierologia mantenuta ad una temperatura di 37 C°.
Monitoraggio FARMACI
Fenobarbital – Carbamazepina – Fenitoina – Teofillina – Acido Valproico – Digossina – Ormoni tiroidei
I pazienti non devono assumere il farmaco da monitorare la mattina del prelievo.
Prima del prelievo il paziente deve eseguire la sua dieta abituale ovvero quella raccomandata dal medico. E’ consigliabile astenersi dal fumo, dal caffè e dall’esercizio fisico nelle ore precedenti il prelievo venoso. E’ necessario un digiuno di almeno 8-10 ore.
Altre indicazioni utili:
- Per informazioni sulle modalità di raccolta di alcuni esami ( Modalità di raccolta per esami più comuni) rivolgiti sempre al Personale del Laboratorio. Cerca quello più vicino a te Dove siamo o contattaci qui sul sito
- Se sei a conoscenza di una particolare reazione, informa l’addetto al prelievo in modo che provveda ad eseguirlo in posizione distesa
- Per qualsiasi disturbo accusato dopo il prelievo avvisa senza indugio il Personale Sanitario
Puoi trovare tutte le informazioni riassunte in questa infografica:

Per altri dubbi o informazioni contattaci qui sul sito o cerca il laboratorio più vicino a te.
L’INTOLLERANZA AL LATTOSIO: vari gradi di deficit.
L’intolleranza al Lattosio è l’incapacità presente in alcuni individui di digerire lo zucchero del latte – il Lattosio – con conseguenti sintomi gastrointestinali quali flatulenza, meteorismo, crampi e diarrea. Ciò è provocato dalla carenza di un’enzima – la Lattasi – che scompone il Lattosio nei due composti più semplici: Glucosio e Galattosio.
Tutte le manifestazioni dei sintomi sono dovute sia all’azione osmotica esercitata dal lattosio, sia all’attività dei batteri del colon che fermentano il lattosio non digerito e provocano la produzione di gas (idrogeno, metano, ecc.) e di altre sostanze.
Occorre precisare che non tutti i soggetti con deficit di lattasi hanno sintomi quando mangiano un alimento contenente lattosio. Il deficit di lattasi non è un fenomeno del tipo “tutto o nulla”, bensì un fenomeno “a scalare”.
In altre parole esistono diversi gradi del deficit: un soggetto affetto da deficit di lattasi può essere in grado di assumere e digerire senza sintomi 12 grammi di lattosio, ma non 20 grammi; un altro soggetto può assumerne senza alcun disturbo 20 grammi, ma non 30.
Il Breath Test, assolutamente non invasivo, aiuta ad individuare con certezza l’intolleranza al lattosio e a classificarla in lieve, moderata e grave favorendo l’individuazione del percorso più adatto per il paziente da parte del medico di fiducia o del professionista in nutrizione.
MODALITA’ DEL TEST: tutto in un soffio
Il test consiste nel fare espirare i soggetti in una sacca ogni 30 minuti, dopo aver assunto una quantità di lattosio. Nell’aria espirata viene poi misurata la quantità di idrogeno. In caso di malassorbimento, il lattosio viene fermentato dalla flora del colon con produzione di idrogeno che risulterà quindi in concentrazione più alta nell’aria espirata dal soggetto; ciò ovviamente non avverrà se il soggetto in studio digerisce normalmente il lattosio. Se la quantità di idrogeno sarà maggiore di 20 parti per milione, potremo definire il soggetto come affetto da malassorbimento di lattosio.
DURATA E PREPARAZIONE al test
Il test ha una durata di 4 ore.
Nei sette giorni prima della data fissata per l’esame, il paziente non deve fare alcuna terapia a base di : ANTIBIOTICI, FERMENTI LATTICI e LASSATIVI. Non deve avere una diarrea importante in corso.
Il giorno precedente l’esame il paziente deve alimentarsi esclusivamente con:
=> COLAZIONE: un bicchiere di tè + fette biscottate*
=> PRANZO: un piatto di riso bollito condito con poco olio*
=> CENA: una bistecca oppure un pesce lesso*
*(Bere solo acqua e non bevande gassate, non assumere frutta, verdura, pasta, pane)
Il giorno dell’esame è necessario essere a digiuno da almeno 8 ore, evitare assolutamente di fumare e di sottoporsi a sforzi fisici eccessivi.
Si consiglia di seguire scrupolosamente tutte le indicazioni sopra riportate.
Esecuzione della prova funzionale
– Campionamento dell’aria espirata prima dell’assunzione di Lattosio. Il paziente soffia in una sacca, espirando l’aria contenuta nei suoi polmoni.
– Assunzione di 20 g di Lattosio disciolti in due bicchieri d’acqua.
– Campionamento dell’aria espirata ad intervalli di 30’ per un totale di 8 campionamenti nell’arco di 4 ore dall’ingestione del Lattosio.
Durante tutto il periodo di esecuzione del test, il paziente dovrà aspettare presso il laboratorio senza fumare, bere e mangiare ed evitare di appisolarsi.
Principio del test e valutazione dei risultati
L’analisi dell’aria espirata permette di misurare la differenza nella produzione di molecole H2 (idrogeno) e CH4 (metano) emesse tra l’espirazione basale e le successive. L’incremento, rispetto al valore basale, della produzione di gas di almeno 20ppm (parti per milione) dall’ingestione del lattosio, è indicativo di intolleranza al lattosio.
PRENOTA IL TUO BREATH TEST, cerca il laboratorio più vicino a te.
SIAMO A TUA DISPOSIZIONE, per maggiori informazioni contatta il nostro esperto qui.
Bambini: come rendere il prelievo il più possibile indolore?
Se è necessario affrontare una situazione potenzialmente stressante, spesso si tende a nascondere ai bambini quello che avverrà. Si pensa infatti di risparmiare loro l’ansia dell’attesa.
In realtà i bambini sono bravissimi a percepire la stessa ansia dei loro genitori e sicuramente non gradiscono scoprire di essere stati tenuti all’oscuro. Hanno invece già sperimentato che possono affidarsi alle scelte dei loro genitori ed avere fiducia in loro.
genitori e sicuramente non gradiscono scoprire di essere stati tenuti all’oscuro. Hanno invece già sperimentato che possono affidarsi alle scelte dei loro genitori ed avere fiducia in loro.
Cosa fare allora?
I bambini con meno di tre anni non sono ancora in grado di esprimere verbalmente le loro emozioni; di conseguenza si esprimono con il pianto. Se il bambino cade mentre gioca e si fa male, più che per il dolore piange per lo spavento. A volte, prima di piangere, si gira ad osservare la reazione del genitore: se il viso del genitore è tranquillo per il bambino significa che non è successo nulla di grave, spesso si rialza e continua a giocare; se invece il viso del genitore è spaventato, allora il bambino scoppia in un pianto disperato.
Per questo è bene mantenere sempre la calma per trasmettere al bambino il messaggio: “stai tranquillo, è tutto sotto controllo”.
Preparare i nostri piccoli li aiuterà ad affrontare meglio la situazione, senza la paura di ciò che non si conosce. Come? Anticipando loro questa “prima volta” e spiegando a grandi linee come avverrà.
Se il vostro bambino ha meno di 3 anni è meglio avvertirlo solo due o tre giorni prima. E’ importante dire che andrà in laboratorio con la mamma, il papà o un’altra persona familiare e ripetere le spiegazioni più volte per rassicurarlo.
Se il vostro bambino ha tra 4 e 10 anni, la spiegazione semplice e veritiera potrà essere data una settimana prima per permettergli di riflettere e fare domande.
Chiedere sempre se e quale giocattolo vuole portare con se in laboratorio. Potrebbe inoltre essere utile paragonare il prelievo alla puntura di una zanzara. Di sicuro non è opportuno proiettare sui nostri figli eventuali fobie personali degli aghi o del sangue.
Se uno dei genitori è meno ansioso, è consigliabile che sia lui/lei ad accompagnare e rassicurare il bambino.
Infine, è sicuramente controproducente usare la figura del medico come “minaccia” per convincerli a fare qualcosa: interiorizzerebbero la figura medica come un pericolo. Consigliamo invece di rendere questa figura familiare e magari portare il bambino con sé in occasione del proprio prelievo, facendo notare che è una procedura senza pericoli o particolare dolore.
Dire sempre la verità in modo appropriato aiuta i bambini ad affrontare le difficoltà. Se i genitori sono i primi ad agitarsi per il prelievo, il bambino percepirà l’eccezionalità della situazione e la vivrà probabilmente in maniera conflittuale.
Dopo il prelievo è infine necessario rinforzare gli aspetti positivi della nuova esperienza. Si farà in modo di sottolineare il coraggio dimostrato e si farà notare che non si trattava di una situazione dolorosa o di cui avere paura. Ormai il prelievo non potrà più spaventare!
BREATH TEST AL LATTOSIO : cos’è e perché farlo.
Il Breath Test – dall’inglese Test del Respiro – è un esame non invasivo. Contribuisce a diagnosticare con efficacia la presenza di intolleranze alimentari e di sindromi da mal assorbimento di alcuni nutrienti introdotti con la dieta.
Una delle intolleranze più comuni nella popolazione è proprio l’INTOLLERANZA AL LATTOSIO.
A COSA E’ DOVUTA L’INTOLLERANZA AL LATTOSIO?
Il lattosio è uno zucchero che, per poter essere assorbito a livello intestinale deve essere prima scisso da un enzima: la lattasi, prodotta a livello intestinale.
L’enzima lattasi ha infatti il compito di scindere il lattosio nelle sue componenti più semplici – glucosio e galattosio – più facilmente assimilabili.
Tuttavia, in alcuni casi, la quantità di lattasi non è sufficiente per scindere tutto il lattosio introdotto con l’alimentazione. Perciò il lattosio ingerito raggiunge il tratto finale dell’apparato digerente – il colon -dove intervengono i batteri.
La flora microbica intestinale fermenta il lattosio con la produzione di gas – idrogeno, metano ed anidride carbonica – e rilascia delle tossine che rimangono in circolo. Queste raggiungono altri organi e tessuti, in alcuni casi con conseguenze negative sull’intero organismo.
Il deficit di lattasi combinato con l’azione dei batteri nel colon può perciò portare a vari gradi di intolleranza al lattosio, con sintomi più o meno specifici.
I SINTOMI DELL’INTOLLERANZA AL LATTOSIO: SICURO DI CONOSCERLI TUTTI?
L’intolleranza al lattosio è un disturbo assai diffuso, caratterizzato da fastidi molto comuni a seguito dell’ingestione di latte e derivati.
Tra i principali sintomi rientrano:
– Gonfiore addominale
– Diarrea
– Presenza di gas intestinale
– Dolore addominale e crampi
– Sensazione di pienezza
– Gorgoglio intestinale
Altri sintomi possono però accompagnare l’intolleranza al lattosio, complicando la diagnosi. Questi sintomi – detti aspecifici – sono infatti associati anche ad altre malattie come celiachia, rettocolite ulcerosa e la sindrome del colon irritabile :
– Mal di testa
– Irritabilità
– Affaticamento
– Diminuzione delle capacità uditive
– Allergie
– Dolore muscolare e articolare
– Tachicardia
Quest’ultimi sono sintomi meno comuni e possono manifestarsi con diversa entità o non manifestarsi affatto in un soggetto intollerante. Dipendono infatti dalla risposta individuale alle tossine rilasciate dai batteri che fermentano il lattosio.
Come fare allora per capire se e quando siamo intolleranti al lattosio? Il Breath Test fornisce delle valide risposte dopo un esame assolutamente non invasivo.
I nostri laboratori sono a tua disposizione per questo tipo di esame, cerca quello più vicino a te.
QUAL’E’ IL PRINCIPIO DEL TEST E COME SI ESEGUE?
Il Breath Test dura 4 ore e consente di diagnosticare con certezza la possibile intolleranza al lattosio del paziente che si sottopone all’esame. E’ importante però seguire con scrupolo la preparazione al test.

Il test si basa sull’analisi dell’aria espirata dal paziente dopo specifici intervalli di tempo.
I batteri fermentanti il lattosio sono infatti in grado di rilasciare dei gas quali idrogeno, metano ed anidride carbonica. Questi vengono riassorbiti in parte dalla mucosa del colon, trasportati dal sangue venoso sino agli alveoli polmonari ed eliminati con la respirazione.
All’arrivo in laboratorio viene quindi raccolta l’aria espirata dal paziente, a digiuno (tempo zero).
A seguire vengono somministrati 20-25 grammi di lattosio (15 in caso di pazienti pediatrici) che corrispondono a 400-500 ml di latte. Viene quindi prelevato l’espirato del paziente ad intervalli di tempo di mezz’ora l’uno dall’altro , perciò dopo 30-60-90-120-180 minuti dall’ingestione del lattosio.
Il test viene considerato POSITIVO quando nell’aria espirata si registra un picco di idrogeno superiore rispetto ai valori di base, rilevati attraverso il primo test al momento di arrivo in laboratorio. In base all’ampiezza di tale picco, l’intolleranza al lattosio potrà essere classificata in lieve, grave e moderata.
Il picco invece non si registra nel soggetto che digerisce senza problemi il lattosio.
Per altre informazioni sull’argomento o per i tuoi quesiti, contattaci qui
Il nostro personale è a tua disposizione per prenotare il Breath Test, cerca il laboratorio più vicino a te.
Fonti sitografiche e bibliografiche:
 Il Pap test (da Papanicolau, che per primo ha standardizzato la procedura con la relativa colorazione) è un esame citologico cervico-vaginale. Si esegue esaminando le cellule prelevate ad una donna a livello vaginale e della cervice uterina al microscopio. Le cellule sono depositate su un vetrino (“strisciate”, da cui striscio cervico-vaginale) e colorate per mettere in evidenza le loro caratteristiche morfologiche.
Il Pap test (da Papanicolau, che per primo ha standardizzato la procedura con la relativa colorazione) è un esame citologico cervico-vaginale. Si esegue esaminando le cellule prelevate ad una donna a livello vaginale e della cervice uterina al microscopio. Le cellule sono depositate su un vetrino (“strisciate”, da cui striscio cervico-vaginale) e colorate per mettere in evidenza le loro caratteristiche morfologiche.
Il pap test trova applicazione nella prevenzione delle patologie tumorali della cervice uterina, quasi esclusivamente indotte da infezioni del virus del Papilloma umano (HPV) che si trasmette sessualmente. Il test, eseguito ogni due o tre anni, permette di cogliere le eventuali modificazioni cellulari in uno stadio molto precoce, in modo da attuare la terapia in tempi rapidi.
Da alcuni anni esiste un’alternativa al classico striscio cellulare su vetrino, più sicura, con una quasi totale garanzia di poter gestire un reperto di cellule adeguato. Inoltre, questa opzione permette di eseguire altri test di secondo livello sullo stesso campione.
Il campione, raccolto su un supporto liquido definito ThinPrep ©, permette un maggiore trasferimento di cellule prelevate e una migliore qualità delle stesse perché non influenzate dalla presenza di batteri o residui di sangue (maggior percentuale di campioni adeguati). Si aumenta così la sensibilità rispetto a forme di modificazioni cellulari anche molto precoci.
In poche parole è un pap test più sicuro, affidabile e tecnologicamente più evoluto.
Ma i vantaggi non si fermano a questo! Un esito che rileva precocemente la presenza di modificazioni della morfologia cellulare (= displasie, di grado basso o alto, fino alle neoplasie propriamente dette) necessita di approfondimenti diagnostici, tra i quali l’eventuale individuazione della presenza dell’HPV attraverso la ricerca dei suoi acidi nucleici (DNA). Questo test di secondo livello può essere agevolmente eseguito sulla parte liquida del campione da ThinPrep © evitando un secondo prelievo.
Informati e prenota il prelievo citologico su ThinPrep © . Contatta i nostri centri attraverso questo link.
Fabio La Grua – Biologo
Cos’è la CISTITE?

La cistite è un’infiammazione della vescica, provocata per la maggior parte dei casi da infezioni batteriche, il cui principale responsabile è l’Escherichia coli.
Chi ne è colpito?
Spesso la cistite tende a presentarsi più di una volta nel corso dell’anno, soprattutto se non viene adeguatamente trattata, e ad esserne colpiti sono adulti e bambini, uomini e donne. In particolare, la cistite è una condizione molto frequente nelle donne in età fertile sia per via delle caratteristiche anatomiche del sesso femminile, che per l’influenza di particolari fattori ormonali.
Secondo le Linee Guida SIU 2011 si stima che “il 25-35% delle donne di età compresa tra i 20 e i 40 anni abbia manifestato almeno un episodio di cistite nel corso della sua vita e circa un quarto di queste svilupperà un’infezione ricorrente entro 6-12 mesi”.
I sintomi della cistite sono principalmente:
- necessità di urinare spesso e difficoltà a svuotare la vescica;
- bruciore o dolore durante la minzione;
- sensazione di vescica pesante;
- urine torbide, a volte maleodoranti;
- presenza talvolta di sangue o pus nelle urine.
Le cause della cistite possono essere differenti:
- Cause Infettive: presenza di batteri (quali ad esempio l’ Escherichia coli, ma non solo);
- Cause infiammatorie: presenza di cristalli nelle urine, eccessiva acidità delle urine, cibi o bevande irritanti;
- Post-coitale: questa forma può presentarsi a distanza di 24-72 ore dal rapporto sessuale. Traumi meccanici durante il rapporto provocano l’insorgenza di microlesioni a livello della vagina attraverso le quali possono insinuarsi i batteri. Questi ultimi invadono l’uretra e raggiungono la vescica, provocando la cistite.
Sintomi simili alla cistite si hanno anche in assenza di infiammazioni della vescica e sono dovuti ad altre condizioni come la vulvodinia, la vestibolodinia, la neuropatia pelvica, la contrattura della muscolatura pelvica o la cistite interstiziale. In questo caso si parla di “false cistiti”.
La diagnosi:
La diagnosi della cistite si basa su un esame di laboratorio molto semplice: l’esame colturale dell’urina (urinocoltura), meglio se accompagnato dall’esame chimico-fisico e microscopico delle urine (vedi modalità di raccolta: come prepararsi agli esami più comuni). L’urinocoltura evidenzia la crescita batterica, mentre il secondo permette di verificare la presenza dei leucociti nel sedimento, in modo da escludere una cattiva conservazione o una contaminazione del campione di urine.
In caso di urinocoltura positiva (crescita di numerose colonie batteriche sul terreno di coltura), su prescrizione del tuo medico, si esegue l’identificazione del batterio responsabile dell’infezione e il saggio degli antibiotici più efficaci per combatterlo (antibiogramma).
Novità: una App per il tuo “diario minzionale”
La cistite rappresenta un problema dal punto di vista clinico, sanitario ed anche psicologico per la sintomatologia spesso invalidante ad essa correlata. Per questo motivo, riconoscere immediatamente i sintomi può essere un vantaggio per il paziente.
La tecnologia digitale ci viene incontro anche in questo caso. Tutte le informazioni riguardo le caratteristiche e i sintomi dei disturbi minzionali del paziente potranno essere condivise con il proprio medico che sarà in grado di elaborare la terapia più adeguata caso per caso, cercando i rimedi più adatti. Un vero e proprio diario utile sia all’inizio, per verificare l’entità del disturbo, che in seguito, una volta iniziata la terapia, per valutare i benefici e i miglioramenti ottenuti.
Il tutto a portata di smartphone!
UroNote2.0 è stato realizzato con il patrocinio della Società italiana di urodinamica in collaborazione con IBSA.
App per Android
App per iOS
Link utili:
Potrai trovare altre utili informazioni riguardanti la Cistite e le problematiche ad essa correlate qui.
 La carenza di Vitamina D può essere un problema importante per la propria salute e riconoscerne i sintomi non è sempre così semplice.
La carenza di Vitamina D può essere un problema importante per la propria salute e riconoscerne i sintomi non è sempre così semplice.
Cos’è la VITAMINA D?
La vitamina D, o “vitamina del sole”, è un pro-ormone con delle caratteristiche strutturali simili agli ormoni steroidi. Sintetizziamo la Vitamina D grazie all’esposizione della nostra pelle al sole, mentre in minima parte possiamo assumerla con la dieta. La vitamina non è attiva come tale, ma solo dopo “attivazione” nella forma di suoi metaboliti sintetizzati da fegato e reni, uno dei quali è un ormone biologicamente attivo.
La principale funzione fisiologica della vitamina D è quella di facilitare l’assorbimento intestinale del calcio, ma riveste anche altri importanti ruoli nella fisiologia umana.
Una grave carenza di vitamina D determina il rachitismo nei bambini o l’osteomalacia (patologia che determina una mancata mineralizzazione ossea) negli adulti.
Un deficit meno importante potrebbe tuttavia avere conseguenze sulla salute meno gravi delle precedenti, con sintomi lievi e per questo spesso ignorati.
Quando si è carenti di Vitamina D?
Una carenza di vitamina D può verificarsi per diverse condizioni, ad esempio se non viene adeguatamente introdotta con la dieta, se l’esposizione alla luce solare è limitata (soprattutto nei mesi invernali), in alcune patologie che coinvolgono il rene o un insufficiente assorbimento intestinale della Vitamina D.
In particolare, diete carenti di vitamina D sono associate ad allergia al latte, intolleranza al lattosio, ovo vegetarianismo e veganismo.
Le regole D’oro per la perfetta esposizione al sole:
La semplice esposizione al sole non basta!
Infatti, una copertura nuvolosa completa o la foschia dovuta a grave a grave inquinamento atmosferico, l’esposizione al sole attraverso le finestre (quindi il vetro), l’utilizzo di creme solari con fattore di protezione solare (SPF) di 8 o più sembrano bloccare i raggi UV che producono la Vitamina D.
Cosa si intende per carenza di Vitamina D?
Per valutare la concentrazione della nostra Vitamina D si raccomanda di dosare i livelli ematici di 25 (OH) D attraverso un semplice esame del sangue (qui trovi maggiori informazioni su come prepararti al prelievo) , si parla di:
CARENZA (o deficit) quando i livelli risultano < 20 ng/ml
INSUFFICIENZA quando i livelli sono compresi tra 20 e 30 ng/ml
SUFFICIENZA per valori > 30 ng/ml
Chi è maggiormente a rischio?
- Popolazione anziana (> 65 anni), di ambo i sessi
- Soggetti obesi
- Soggetti con limitata esposizione al sole
- Soggetti con pelle scura
- Soggetti con malassorbimento dei grassi
- Soggetti con magrezza spiccata e/o disturbi dell’alimentazione (ad esempio anoressia)
- Soggetti con aumentate richieste di vitamina D (gravidanza, allattamento)
- Soggetti in trattamento con farmaci o con patologie in atto che interferiscono con il metabolismo della vitamina D
- Soggetti con patologie dermatologiche estese (ad esempio psoriasi, dermatite atopica, vitiligine)
- Soggetti con diminuita sintesi delle forme attive della vitamina D (insufficienza renale cronica, grave insufficienza epatica)
- Soggetti con osteoporosi od osteomalacia note, oppure con frequenti fratture spontanee
- Soggetti con storia familiare di fratture da fragilità ossea
(1)
Gli individui con carenza di Vitamina D dovrebbero rivolgersi al proprio medico che, se lo riterrà opportuno, potrà consigliare di aggiungere buone fonti di vitamina D alla propria dieta o consigliare una integrazione farmacologica per raggiungere i livelli sierici adeguati .
I sintomi, spesso trascurati, di una carenza di Vitamina D
La Vitamina D influenza molte funzioni nel nostro organismo, poiché è implicata nei meccanismi che presiedono l’infiammazione, l’immunità e il metabolismo dei neurotrasmettitori ed è perciò importante averne un’adeguata dose in circolo.
Tra i sintomi che potrebbero far pensare alla carenza di Vitamina D ve ne sono alcuni che tendono spesso ad essere trascurati, perché comuni a molte altre condizioni, ad esempio:
- Debolezza Muscolare
- Dolore alle ossa
- Frequente Stanchezza
- Sudore, in particolare alla testa
- Astenia e riduzione del tono dell’umore: se ci si sente spesso stanchi, deboli e depressi è probabile che si abbia una carenza di vitamina D
- Irritabilità e nervosismo
- Sistema immunitario debole: la Vitamina D si è dimostrata in grado di modulare la risposta immunitaria sia adattativa che innata. Una carenza di questa vitamina è stata associata ad un possibile incremento di patologie autoimmuni e alla maggiore suscettibilità alle infezioni (2)
- Frequenti episodi di emicrania: un recente studio su una popolazione di origine asiatica ha dimostrato la possibile correlazione tra frequenti episodi mensili di emicrania e carenza di Vitamina D (3)
- Perdita di capelli (4): tra le varie cause della perdita di capelli potrebbero rientrare anche le carenze nutrizionali, tra cui il deficit di vitamina D. La vitamina D svolge, infatti, un ruolo basilare nel processo della crescita dei capelli nel punto di origine del capello
Se hai bisogno di più informazioni su questo esame contattaci qui o vieni a trovarci nella sede più vicina a te, saremo a tua disposizione.
Fonti sitografiche e bibliografiche
1. Holick MF. Vitamin D deficiency. N Engl J Med 2007;357:266-81.
2. Cynthia A.,Vitamin D and the Immune System MD,J Investig Med. 2011 Aug; 59(6): 881–886.
3. Song T-J et al. Effect of Vitamin D Deficiency on the Frequency of Headaches in Migraine. J Clin Neurol 2018;14(3):366-373
4.Emily L. G. and Rajani K. Diet and hair loss: effects of nutrient deficiency and supplement use Dermatol Pract Concept. 2017 Jan; 7(1): 1–10.
Link utili:
“Vitamina D, tutto quello che avreste voluto sapere e non avete mai osato chiedere“. Pacini Editore (2015) . A cura di Maria Luisa Brandi e Raffaella Michieli
Un sito web per sapere tutto, ma proprio tutto, sulla Vitamina D